どーも、意外に雨は好きです、ちゃんまんです。
今日はヨーロッパからのハプロ移植に関する報告です。
Outcome of haploidentical versus matched sibling donors in hematopoietic stem cell transplantation for adult patients with acute lymphoblastic leukemia: a study from the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation
J Hematol Oncol (2021) 14:53
背景
急性リンパ性白血病(ALL)において、ハプロSCT(HaploSCT)の使用が増加しており、患者の転帰が改善しています。私たちは最近、成人の完全寛解(CR)状態のALL患者がHaploSCTを受けた場合、その成績は非血縁ドナー移植と同等であることを報告しました。今回、ALL患者のHaploSCTと血縁ドナー(MSD)移植を比較しました。
目的
CR 期の ALL 患者における HaploSCT と MSD 移植の移植成績を評価する。
方法
2012年から2018年の間に、HaploドナーまたはMSDドナーから、CR1またはCR2で最初の同種幹細胞移植(alloSCT)を受け、そのデータが欧州血液骨髄移植学会(EBMT)の急性白血病ワーキングパーティー(ALWP)に報告された成人ALL患者(18歳以上)を後方視的に分析した。
結果
解析対象となったのは2304名。HaploSCTは413、MSDは1891。
観察期間の中央値は25ヵ月。年齢の中央値は、HaploSCTでは37歳(18-75歳)、MSDでは38歳(18-76歳)。
HaploSCT患者は、MSDから移植された患者よりも直近で移植された(2016年対2015年、p<0.0001)。
HaploSCTは、それぞれCR2の割合が高く(33.4% vs 16.7%、p < 0.0001)、MACを受けた患者は少なかった(68% vs 83.2%、p < 0.0001)。
サイトメガロウイルス(CMV)陽性率は、HaploSCT患者(22%対28%、p = 0.01)およびドナー(27.1%対33%、p < 0.02)で低く、HaploSCTは骨髄(BM)を用いて行われた割合が高かった(46.2%対18.6%、p < 0.0001)。
性別、カルノフスキー成績スコア、ALLの表現型、フィラデルフィア染色体(Ph)陽性、および造血幹細胞移植前の測定可能残存病変(MRD)については、2群間に差はありませんでした。
移植片対宿主病(GVHD)の予防は、HaploSCTでは主に移植後のシクロホスファミド(PTCy)を中心に行われましたが(92.7%)、MSDでは主に薬理学的に行われました(18.7%がATGを投与)。
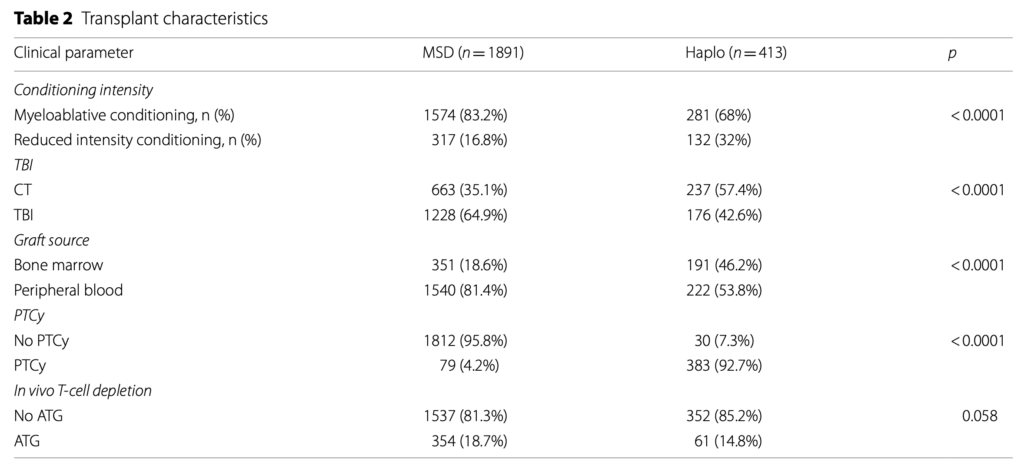
60日目の累積生着率は、HaploSCTと比較してMSD移植で高かった(98.7%対96.3%、p=0.001)。
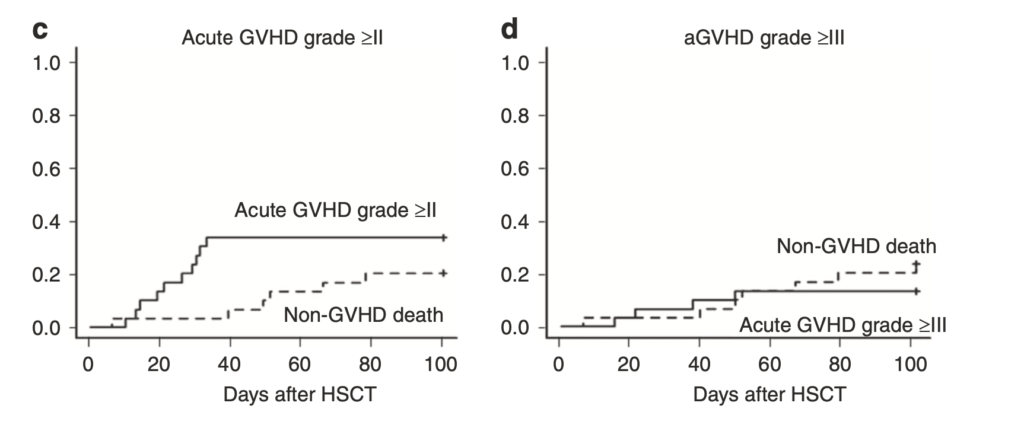
180日目の急性GVHD II-IVおよびIII-IVの発生率は、HaploSCTとMSDの比較で、それぞれ36.3%対28.9%(p = 0.002)、15.2%対10.5%(p = 0.005)と高かった。
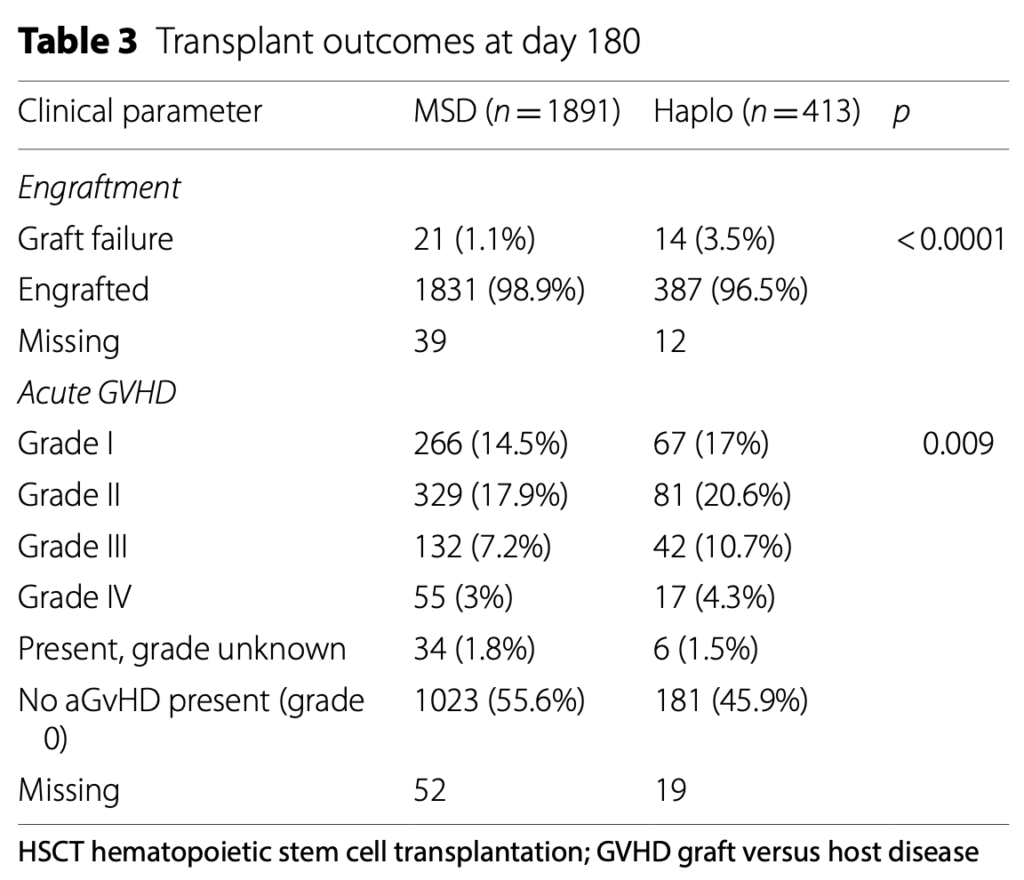
逆に、2年目のcGVHDとextensive cGVHDは、HaploSCT対MSDでそれぞれ32%対38.8%(p=0.009)、11.9%対19.5%(p=0.001)でした。
主な死因は、HaploSCT群とMSD群でそれぞれ、白血病(31.8%対45%)、感染症(33.1%対19.7%)、GVHD(16.6%対19.7%)でした。
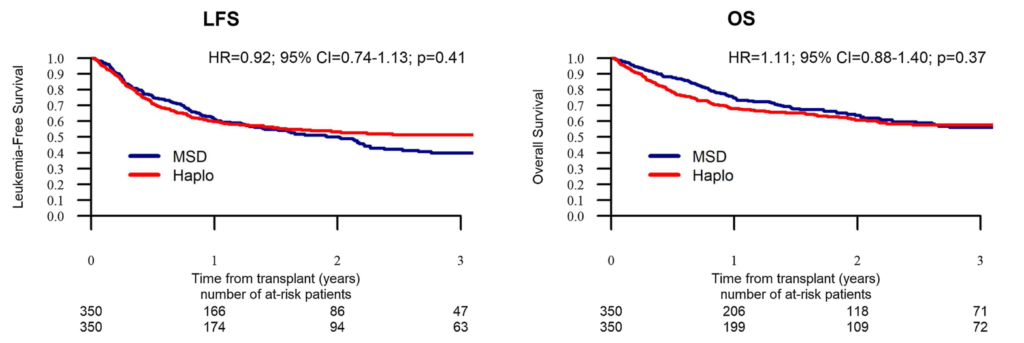
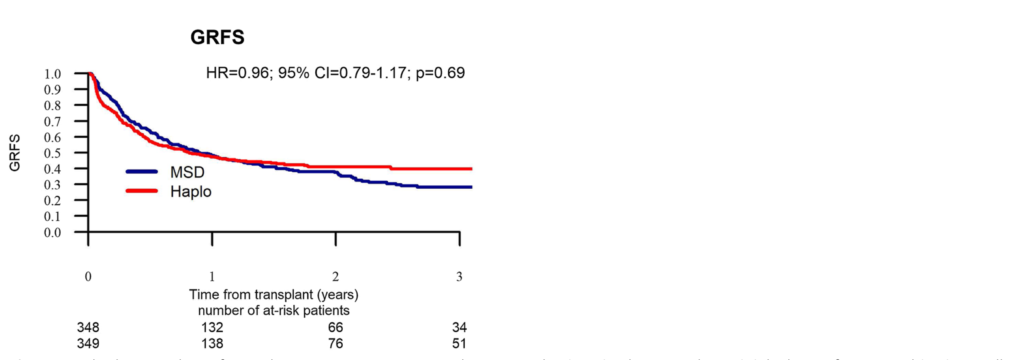
2年後の再発率、非再発死亡率、無白血病生存率、全生存率、GVHDフリー・無再発生存率(GRFS)は、HaploSCTとMSDで、それぞれ26%対31.6%、22.9%対13%、51%対55.4%、58.8%対67.4%、40.6%対39%でした。
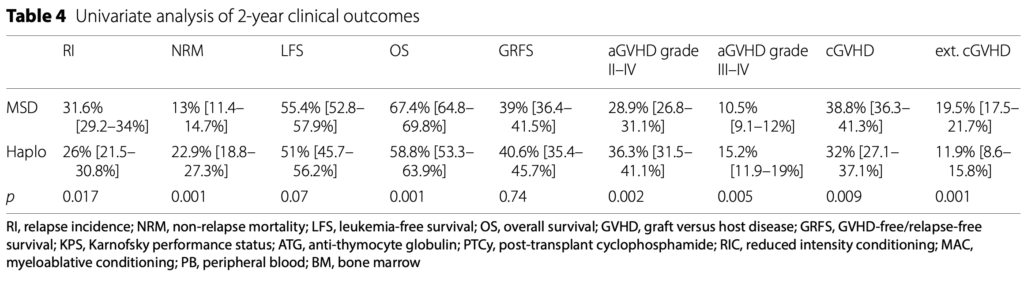
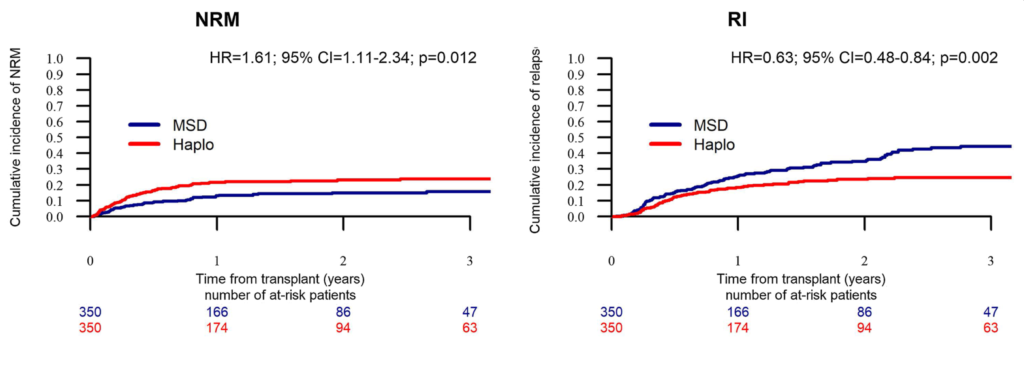
多変量解析では、HaploSCTではMSDに比べて再発率が有意に低く、ハザード比(HR)=0.66(95%CI 0.52-0.83、p=0.004)であった。
NRMはhaploSCTで有意に高く、HR=1.9でした。(95%CI 1. aGVHDのグレードII-IVおよびグレードIII-IVは、MSDよりもHaploSCTの方が高く、それぞれHR = 1.53(95% CI 1.23-1.9, p = 0.0002)、HR = 1.54(95% CI 1.1-2.15, p = 0.011)でした。
extensive cGVHDは、MSDに比べてHaploSCTでは低く、HR = 0.61(95%CI 0.43-0.88、p = 0.007)、一方、全cGVHDは、HR = 0.94(95%CI 0.74-1.18、p = 0.58)と、有意な差はありませんでした。
LFS、OS、GRFSについては、2つの移植群間で有意な差はなく、それぞれHR=0.96(95%CI 0.81-1.14、p=0.66)、HR=1.18(95%CI 0.96-1.43、p=0.11)、HR=0.93(95%CI 0.79-1.09、p=0.37)であった。これらの結果はマッチドペア解析でも確認された。
結論
CR期の成人ALL患者がハプロドナーからの造血幹細胞移植を受けた場合の成績は、LFS、OS、GRFSの点でMSDからの移植を受けた場合と有意な差はない。
読後感
急性GVHDがhaploで多くて再発率が少ないのでハプロがGVLを引き出している様にも思えます。しかしALLはGVLが多くは期待できず、cGVHDはMSDが多いことを考えるとPTCyのCyの影響も大きいのかもしれません。Cyの量とかも気になるところです。
また、今後MRDやPh、さらにPh likeなどの要素が重要となってきますのでそもそも移植の必要不要論も気になるところです。
さらにCARTとの比較も今後は出てくると思いますし、気になりまくります。
あと、この看板の車椅子の躍動感が気になります。